Causas
La epilepsia ocurre cuando los cambios en el tejido cerebral hacen que el cerebro están demasiado excitables o irritables. Como resultado de esto, el cerebro envía señales anormales, lo cual ocasiona convulsiones repetitivas e impredecibles. (Una sola convulsión que no sucede de nuevo no es epilepsia).
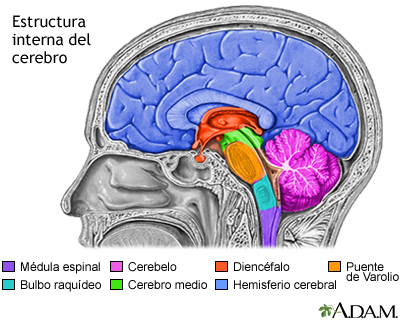
La epilepsia puede deberse a un trastorno de salud o a una lesión que afecte el cerebro. O, la causa puede ser desconocida (idiopática).
Las causas comunes de epilepsia incluyen:
- Accidente cerebrovascular o accidente isquémico transitorio (AIT)
- Demencia, como el mal de Alzheimer
- Lesión cerebral traumática
- Infecciones, como absceso cerebral, meningitis, encefalitis y VIH/SIDA
- Problemas cerebrales presentes al nacer (anomalía cerebral congénita)
- Lesión cerebral que ocurre durante o cerca del momento del nacimiento
- Trastornos metabólicos presentes al nacer (como fenilcetonuria)
- Tumor cerebral
- Vasos sanguíneos anormales en el cerebro
- Otra enfermedad que dañe o destruya el tejido cerebral
- Trastornos epilépticos congénitos (epilepsia hereditaria)
Las crisis epilépticas por lo general empiezan entre los 5 y 20 años. También hay una mayor probabilidad de convulsiones en adultos mayores de 60. Pero las convulsiones epilépticas pueden suceder a cualquier edad. Puede haber un antecedente familiar de convulsiones o epilepsia.
Síntomas
En el estado epiléptico (status epilepticus), el más grave de los trastornos convulsivos, las convulsiones no se detienen. El estado epiléptico es una urgencia médica porque la persona tiene convulsiones acompañadas de intensas contracciones musculares, no puede respirar adecuadamente y tiene extensas (difusas) descargas eléctricas en el cerebro. Si no se procede al tratamiento inmediato, el corazón y el cerebro pueden resultar permanentemente lesionados y puede sobrevenir la muerte.
Prevención
Muchos casos de epilepsia secundaria a traumatismos se pueden prevenir haciendo uso de los cinturones de seguridad en los vehículos y de cascos en las bicicletas y motos; poniendo a los niños en asientos adecuados para coches y, en general, tomando las medidas de precaución necesarias para evitar traumatismos y daños en la cabeza. Seguir un tratamiento después del primer o segundo ataque también puede prevenir la epilepsia en algunos casos. Unos buenos cuidados prenatales, incluyendo el tratamiento de la tensión alta e infecciones durante el embarazo, pueden prevenir daños cerebrales durante el desarrollo del bebé, que conduzcan a una posterior epilepsia u otros problemas neurológicos.
El tratamiento de enfermedades cardiovasculares, tensión alta, infecciones y otros trastornos que puedan afectar al cerebro durante la madurez y la vejez también puede prevenir muchos casos de epilepsia en adultos. Por último, identificar los genes implicados en muchos trastornos neurológicos puede ofrecer oportunidades para un estudio genético y un diagnóstico prenatal que puede prevenir muchos casos de epilepsia.
Tipos
Las convulsiones epilépticas a veces se clasifican según sus características. Las convulsiones parciales simples se inician con descargas eléctricas en un área pequeña del cerebro y estas descargas permanecen limitadas a esa zona. Según la parte afectada del cerebro, la persona experimenta sensaciones anormales, movimientos o aberraciones psíquicas. Por ejemplo, si la descarga eléctrica se produce en la parte del cerebro que controla los movimientos musculares del brazo derecho, éste puede presentar espasticidad muscular intensa y contracciones. Si ocurre en lo más profundo del lóbulo anterior (la parte del cerebro que percibe los olores), la persona puede sentir un olor placentero o desagradable muy intenso. La persona con una aberración psíquica puede experimentar, por ejemplo, un sentimiento de «déjà vu», por el que un entorno desconocido le parece inexplicablemente familiar.
En las convulsiones jacksonianas, los síntomas se inician en una parte aislada del cuerpo, como la mano o el pie, y luego ascienden por la extremidad al mismo tiempo que la actividad eléctrica se extiende por el cerebro. Las convulsiones parciales complejas (psicomotoras) se inician con un período de uno o dos minutos durante el cual la persona pierde contacto con su entorno. La persona puede tambalearse, realizar movimientos involuntarios y torpes de brazos y piernas, emitir sonidos ininteligibles, no entender lo que los demás expresan y puede resistirse a que le presten ayuda. El estado confusional dura unos minutos y se sigue de una recuperación total.
Las crisis convulsivas (gran mal o convulsiones tónico-clónicas) se inician en general con una descarga eléctrica anormal en una pequeña área del cerebro. La descarga se extiende rápidamente a las partes adyacentes del cerebro y causan la disfunción de toda el área. En la epilepsia primaria generalizada, las descargas anormales recaen sobre un área amplia del cerebro y causan una disfunción extensa desde el principio. En cualquier caso, las convulsiones son la respuesta del organismo a las descargas anormales. Durante estas crisis convulsivas la persona experimenta una pérdida temporal de consciencia, espasticidad muscular intensa y contracciones en todo el cuerpo, giros forzados de la cabeza hacia un lado, rechinar de dientes (bruxismo) e incontinencia urinaria. Después, puede tener cefalea, confusión temporal y fatigabilidad extrema. Habitualmente la persona no recuerda lo sucedido durante la crisis.
El pequeño mal (crisis de ausencia) suele iniciarse en la infancia antes de los 5 años de edad. No produce convulsiones ni los demás síntomas dramáticos del gran mal. En cambio, la persona tiene episodios de mirada perdida, pequeñas contracciones de los párpados o contracciones de los músculos faciales que duran de 10 a 30 segundos. La persona está inconsciente, pero no cae al suelo, no se produce colapso ni presenta movimientos espásticos.
La crisis mioclónica se inicia con una sacudida brusca que provoca una caída inmediata del paciente que la sufre. Sólo dura unos pocos segundos. Es parecida a la crisis atónica, en la que la caída se produce por pérdida del tono muscular y de conciencia.
La epilepsia en la mujer y el embarazo
Entre un 10 y un 40 por ciento de las mujeres que sufren epilepsia tienen epilepsia catamenial. Este tipo de epilepsia está relacionado con el ciclo menstrual de la mujer y se debe a la retención de agua y al aumento de estrógenos y progesterona.
Las mujeres epilépticas tienen además un 33 por ciento menos de probabilidad de quedarse embarazadas por causas como tener un ciclo anovulatorio, el síndrome de ovario poliquístico, disfunción sexual o disminución de libido.
Si una mujer epiléptica concibe un hijo, se debe hacer un seguimiento de su tratamiento algo más controlado, adaptando el fármaco utilizado contra la epilepsia para que este interfiera lo menos posible en el embarazo. En más del 90 por ciento de los casos, los fetos de estos embarazos nacen sin ningún tipo de problema.
La probabilidad de que un hijo herede la epilepsia de sus padres es muy baja: si el padre padece epilepsia, el hijo tiene 2,4 por ciento de posibilidades de contraerla; si es la mujer la que la padece, el porcentaje sube a un 8,7 por ciento.
Diagnóstico
Hay tres métodos principales de diagnóstico de la epilepsia:
- Historia personal y médica del paciente. El médico la realiza obteniendo toda la información posible que pueda darle el afectado (características de los ataques epilépticos, qué le pasa momentos antes de que comience el ataque, etc.). Además añade otra, más científica, sobre la evolución de la persona (cómo le va el tratamiento, otras pruebas realizadas y sus resultados, etc.).
- Electroencefalograma. Se hace con una máquina que proporciona, dibujando unas líneas ondulantes, las señales eléctricas que llegan desde las células del cerebro. Con el electroencefalograma, el médico descubre si hay circunstancias cerebrales especiales que expliquen por qué se producen los ataques epilépticos. Para poder conseguir esta imagen del cerebro, se suele recurrir a la hiperventilación o la estimulación luminosa intermitente. No obstante, el electroencefalograma no siempre muestra que haya indicios de epilepsia, porque a veces los cambios eléctricos se producen en zonas muy profundas del cerebro; en otras ocasiones, en el momento de hacer el electroencefalograma no se está produciendo ningún cambio.
- Tomografía computerizada. Consiste en otra máquina que hace una serie de fotografías de los diferentes niveles del cerebro, con las que se puede ver si existe en él algún bulto, cicatriz, marca o cualquier otra condición que pueda estar causando los ataques.
Tratamientos
Un diagnóstico cuidadoso y exacto del tipo de epilepsia que padece el enfermo es fundamental para encontrar un tratamiento efectivo. Hay muchas formas diferentes de tratar la epilepsia. Los tratamientos actuales pueden controlar los ataques, al menos durante cierto tiempo, en aproximadamente un 80% de los pacientes con epilepsia. Sin embargo el 20% restante de los pacientes epilépticos tienen ataques que no se pueden tratar adecuadamente con los medios disponibles actualmente, por lo que se hace absolutamente necesario una mejora en los tratamientos o la aparición de otros nuevos.
La duración del tratamiento variará en función de cada paciente y el tipo de epilepsia que padezca. En algunos casos puede tratarse de unos pocos años, mientras que para algunos pacientes tendrá que someterse al tratamiento de manera indefinida.
Las posibilidades de tratamiento de la epilepsia son la medicación, la cirugía y una dieta alimenticia específica. La mayoría de las veces, lo que se aplica es una combinación de las dos o de las tres modalidades.
Medicamentos
Actualmente hay un gran número de medicamentos para personas epilépticas, cada uno de los cuales es apropiado para los diferentes tipos de ataques con diferentes efectos benéficos y efectos secundarios. La medicación para la epilepsia tiene una condición muy importante. Más que en ningún otro caso, se deben seguir al detalle las instrucciones que dé el médico, referentes a cómo tomar los fármacos, el momento del día, acompañados de la ingestión de alimentos o no... La razón principal es que lo primero es lograr que el organismo alcance un nivel general favorable a la prevención de este trastorno.
Posteriormente, la elección de otros medicamentos y sus dosis se tienen que ir ajustando a las condiciones de cada persona afectada. Se considera que el paciente "está curado" de las crisis convulsivas cuando se ha logrado un control completo de las crisis durante un período mayor de 2 años.
El período de mayor riesgo de recaídas en las crisis son los primeros 6 meses después de suspender la medicación. Algunos factores que aumentan la posibilidad de reaparición de las crisis después de un control completo están relacionados con:
- Período prolongado de crisis convulsivas (más de 6 años) antes de lograr el control completo de las crisis
- Crisis frecuentes, más de 2 por mes, antes de lograr el control completo.
- Déficit neurológico evidente
- Retraso mental
- Crisis convulsivas mixtas
- Descargas convulsivas persistentes en el electroencefalograma al finalizar el período de dos años de control de las crisis.
Para la mayoría de pacientes epilépticos, los ataques pueden ser controlados con un único medicamento, administrado en la dosis y forma adecuadas. Debido a que la combinación de varios medicamentos amplifica los efectos secundarios, sólo se prescribe en aquellos casos en que el control de los ataques es imposible con un único medicamento.
No hay comentarios:
Publicar un comentario